Akutní rekurentní pankreatitida a chronická pankreatitida – retrospektivní data z českého terciárního pediatrického pracoviště
Kateřina Bajerová1, Eliška Hloušková1, Lukáš Homola2, Matěj Hrunka1, Petr Jabandžiev1,3, Petr Dítě4
+ Pracoviště
Souhrn
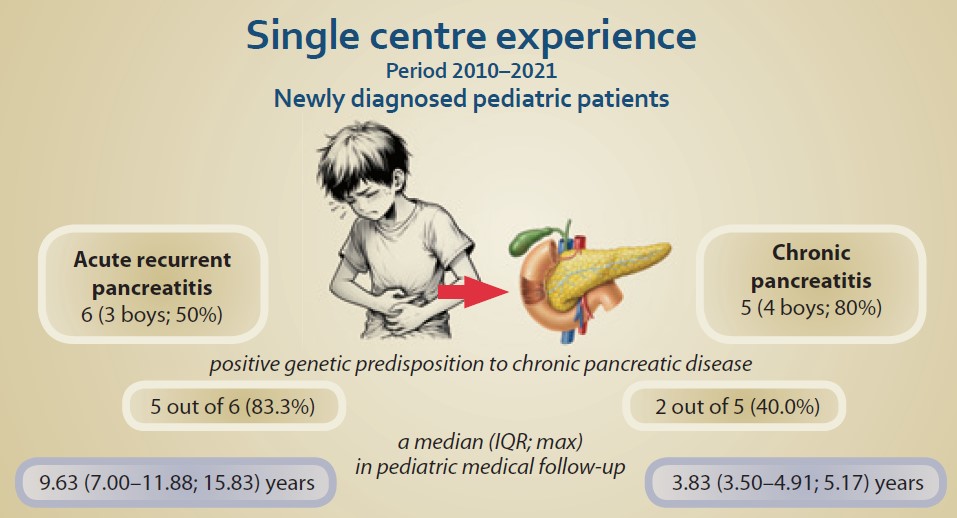
Úvod: Akutní rekurentní pankreatitida (ARP) a chronická pankreatitida (CP) nejsou zcela běžným onemocněním v dětského věku. Údaje o českých dětských pacientech dosud nebyly publikovány. Metodika: Shromáždili jsme retrospektivní single-centre data o pacientech s diagnózou ARP a CP sledovaných na Pediatrické klinice FN Brno a LF Masarykovy univerzity v letech 2010 až 2021. Výsledky: Identifikovali jsme 6 pacientů (3 chlapci; 50 %) s ARP a 5 (4 chlapci; 80 %) s CP. Genetická predispozice k chronickému onemocnění pankreatu byla častější u dětí s ARP (5 z 6; 83,3 %) na rozdíl od CP (2 z 5; 40 %). Ultrazvuk byl nejčastější radiologickou metodou k vizualizaci změn struktury pankreatické tkáně. Počet hospitalizací mezi skupinami ARP a CP se nelišil: medián ARP (IQR; min.–max.) 2 (1–3; 1–6) a 2 (1–6; 1–7) v CP. Medián (IQR; max. délky) (předpokládané) pediatrické péče s ARP v našem souboru byla 9,63 (7,00–11,88; 15,83) let a s CP 3,83 (3,50–4,91; 5,17) let. Závěr: Domníváme se, že dětští pacienti s ARP nebo CP vyžadují specializovanou péči v dětských gastroenterologických centrech.
Klíčová slova
pankreatitida, chronická pankreatitida, pediatrie
Článek je v angličtině, prosím přepněte do originální verze.
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Uc A, Cress GA, Wang F et al. Analysis of INSPPIRE-2 cohort: risk factors and disease burden in children with acute recurrent or chronic pancreatitis. J Pediatr Gastroenterol Nutr 2022; 75(5): 643–649. doi: 10.1097/MPG.0000000000003590.
2. Morinville VD, Husain SZ, Bai H et al. Definitions of pediatric pancreatitis and survey of current clinical practices: report from INSPPIRE (international study group of pediatric pancreatitis: in search for a cure). J Pediatr Gastroenterol Nutr 2012; 55(3): 261–265. doi: 10.1097/MPG.0b013e31824f1516.
3. Kumar S, Ooi CY, Werlin S et al. Pediatric acute recurrent and chronic pancreatitis: lessons from INSPPIRE. JAMA Pediatr 2016; 170(6): 562–569. doi: 10.1001/jamapediatrics.2015.4955.
4. Suzuki M, Minowa K, Isayama H et al. Acute recurrent and chronic pancreatitis in children. Pediatr Int 2021; 63(2): 137–149. doi: 10.1111/ped.14415.
5. Liu QY, Abu-El-Haija M, Husain SZ et al. Risk factors for rapid progression from acute recurrent to chronic pancreatitis in children: report from INSPPIRE. J Pediatr Gastroenterol Nutr 2019; 69(2): 206–211. doi: 10.1097/MPG.000000 0000002405.
6. Gariepy CE, Heyman MB, Lowe ME et al. The causal evaluation of acute recurrent and chronic pancreatitis in children: consensus from the INSPPIRE group. J Pediatr Gastroenterol Nutr 2017; 64(1): 95–103. doi: 10.1097/MPG.0000000000001446.
7. Hyperlipidemia, familial combined, LPL related. 2024 [online]. Available from: https: //www.ncbi.nlm.nih.gov/clinvar/RCV000001615/.
8. Whitcomb DC, Frulloni L, Garg P et al. Chronic pancreatitis: an international draft consensus proposal for a new mechanistic definition. Pancreatology 2016; 16(2): 218–224. doi: 10.1016/j.pan.2016.02.001.
9. Jeřábková B. Epidemiologie cystické fibrózy v České republice. 2022 [online]. Dostupné z: https://www.worldmednet.cz/epidemiologie-cysticke-fibrozy-v-ceske-republice/.
10. Český registr cystické fibrózy. 2024 [online]. Dostupné z: https://cfregistr.cz/.
11. Panchoo AV, VanNess GH, Rivera-Rivera E et al. Hereditary pancreatitis: an updated review in pediatrics. World J Clin Pediatr 2022; 11(1): 27–37. doi: 10.5409/wjcp.v11.i1.27.
12. Saito N, Suzuki M, Sakurai Y et al. Genetic analysis of Japanese children with acute recurrent and chronic pancreatitis. J Pediatr Gastroenterol Nutr 2016; 63(4): 431–436. doi: 10.1097/MPG.0000000000001320.